- انواع سکته مغزی
- علائم و نشانههای سکته مغزی
- سکته مغزی چیست؟
- علل سکته مغزی
- انواع سکته مغزی
- توصیف سکته بر اساس آناتومی و علائم
- حمله ایسکمیک گذرا (TIA) چیست؟
- ریسک فاکتورهای سکته مغزی
- آزمایشات تشخیص سکته مغزی
- مقیاس سکته مغزی NIH چیست؟
- درمان سکته مغزی
- چه تعداد از بیماران سکته مغزی tPA دریافت میکنند؟
- پیش آگهی سکته مغزی
- آیا بهبودی پس از سکته مغزی امکانپذیر است؟
- آیا سکته مغزی قابل پیشگیری است؟
سکته مغزی زمانی اتفاق میافتد که قسمتی از مغز به دلیل اختلال در خونرسانی فعالیت خود را متوقف میکند.
درنتیجه این امر بخشی از بدن که تحت کنترل قسمت آسیبدیده قرار دارد، دیگر کار نمیکند.
سکته مغزی را سانحه عروقی مغزی(CVA) یا حمله مغزی نیز مینامند.
انواع سکته مغزی
- سکتهایسکمیک (جریان خون بخشی از مغز قطع میشود).
- سکته هموراژیک (وقوع خونریزی مغزی)
حمله ایسکمیک گذرا (TIA) یا سکته مغزی کوچک علائم سکته بعد از چند دقیقه برطرف میشود اما ممکن است بدون درمان تا 24 ساعت طول بکشد.
این هشداری برای وقوع سکته در آینده نزدیک است.
سکته مغزی یکفوریت پزشکی است که در صورت مشاهده آن دوستان، خانواده ا اطرافیان فرد آسیبدیده باید فوراً با شماره 119 تماس بگیرند.
از زمان شروع علائم فقط 3 تا 4 و نیم ساعت برای مصرف داروهای ضد انعقاد (ترومبولیتیک ها) زمان است تا بتوان خونرسانی به بخش آسیبدیده مغز را احیا کرد.
این علائم چهارگانه سکته موسوم به FAST را به خاطر داشته باشید:
- افتادگی صورت
- ضعف بازو
- مشکل گفتاری
- زمان تماس با 119
ایسکمی(عدم خونرسانی) و خونریزی از دلایل سکته مغزی هستند.
مبتلایان به فشارخون بالا، کلسترول بالا، دیابت و کسانی که سیگار میکشند بیشتر در معرض سکته قرار دارند.
افراد مبتلابه اختلالات قلبی خصوصا فیبریلاسیون دهلیزی نیز در معرض خطرند.
سکته مغزی بر اساس علائم بیمار، شرححال آزمایشات خون و تصویربرداری قابلتشخیص است.
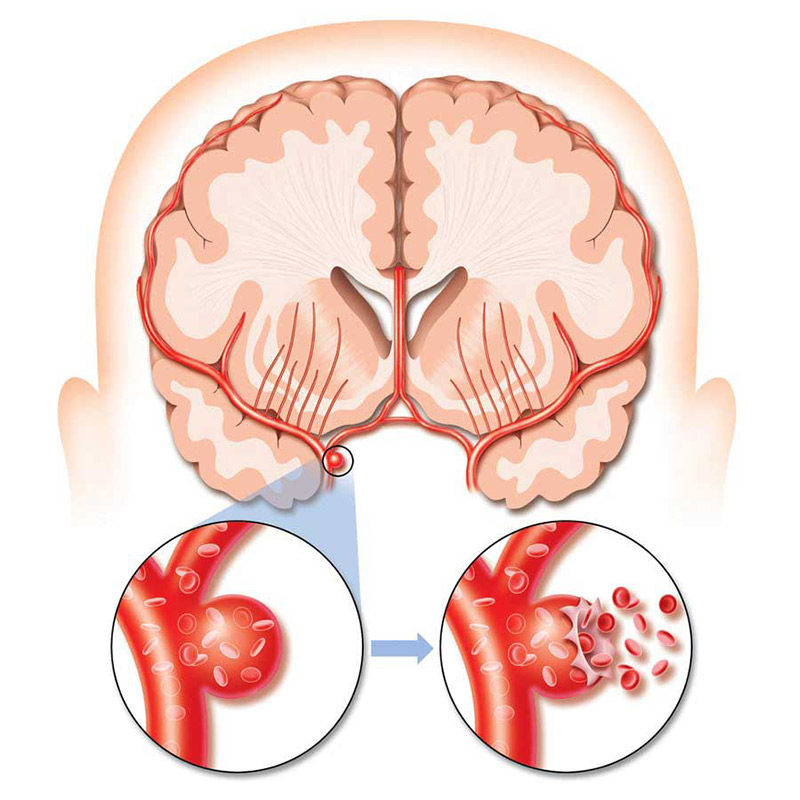
برحسب شرایطی مثل معاینه عصبی بیمار و شدت سکته، ترومبکتومی مکانیکی برای از بین بردن لخته خون درون شریان مغزی تا 24 ساعت پس از شروع علائم انجام میشود.
این روند درمانی در تمام بیمارستانها موجود نیست و برای تمامی مبتلایان به سکته مغزی توصیه نمیشود.
شما میتوانید با ترک سیگار، کنترل فشارخون، حفظ وزن سالم، رژیم غذایی سالم و ورزش منظم از بروز سکته مغزی جلوگیری کنید.
پیشآگهی و بهبود فرد مبتلابه محل آسیبدیدگی مغز بستگی دارد.
علائم و نشانههای سکته مغزی
علائم سکته مغزی بسته به محلی که دچار کمبود اکسیژن شده متفاوت است.
در تمام انواع سکته علائمی مربوط به اختلال عملکرد عصبی دیده میشود.
معمولاً علائم سکته مغزی بهصورت ناگهانی بیشتر در یک سمت بدن اتفاق میافتند.
بعضی از علائم و نشانههای سکته مغزی عبارتند از:
- بیحسی
- ضعف
- سوزن سوزن شدن
- از دست دادن بینایی یا تغییرات دید
گیجی، تغییر سطح هوشیاری، مشکل گفتاری، مشکل در درک گفتار، سرگیجه و مشکلات تعادلی از جمله سایر علائم سکته هستند.
گاهی نیز با سردرد، حالت تهوع و استفراغ همراه است بهویژه زمانی که سکته مغزی شامل خونریزی داخل مغز باشد.
سکته مغزی چیست؟
سکته مغزی که از آن تحت عنوان سانحه عروقی مغزی یا CVA نیز یاد میشود وقتی رخ میدهد که خونرسانی به قسمتی از مغز متوقفشده و بخشی از بدن که تحت کنترل آن قرار دارند از فعالیت بازمیایستند.
این عدم خونرسانی میتواند ایسکمیک یا هموراژیک باشد.
سکته یکفوریت پزشکی است چون میتواند به مرگ یا ناتوانی دائمی منتهی شود.
فرصت درمان سکتههای ایسکمیک وجود دارد اما درمان باید در اولین ساعات پس از شروع علائم اولیه آغاز شود.
بیمار، خانواده و اطرافیان باید فوراً با شماره 119 تماس بگیرند.
سکته ایسکمیک گذرا(TIA) بیانگر حالتی است که علائم بهصورت خودبهخودی بروز میکنند و پس از مدت کوتاهی برطرف میشوند.
این وضعیت نیز نیازمند ارزیابی اورژانسی است تا خطر سکته آتی به حداقل ممکن کاهش یابد.
بر اساس تعریف اگر تمام علائم ظرف 24 ساعت برطرف شوند، سکته مغزی را بهعنوان TIA طبقهبندی میکنند.
علل سکته مغزی
سکته ترومبوتیک
انسداد شرایط مغزی توسط لخته(ترومبوز) شایعترین علت سکته است.
بخشی از مغز که در مسیر رگ انسدادی قرار دارد از اکسیژن و خون محروم میماند.
درنتیجه این محرومیت سلولهای آن قسمت از مغز میمیرند و بخشی از بدن که تحت کنترل قرار دارد دیگر کار نمیکند.
معمولاً فرآیند لخته سازی درنتیجه پارگی پلاک کلسترولی دریکی از رگهای خونی کوچکمغز آغاز میشود.
ریسک فاکتورهای عروق خونی باریک در مغز مشابه ریسک فاکتورهای عروق قلب و سکته قلبی است که در ادامه به آن ها اشاره میکنیم:
- فشارخون بالا(هایپرتنشن)
- کلسترول بالا
- دیابت
- سیگار کشیدن
سکته آمبولیک
نوع دیگر سکته زمانی اتفاق میافتد که یک لخته خونی یا بخشی از پلاک آترواسکلروتیک (رسوب کلسترول و کلسیم در دیواره داخلی قلب و عروق) میشکند و از طریق جریان خون به شریان مغزی میرسد.
با توقف جریان خون، سلولهای مغزی اکسیژن و گلوکز موردنیاز برای عملکرد خود را دریافت نمیکنند و سکته مغزی رخ میدهد که این نوع سکته را سکته آمبولیک مینامند.
برای مثال ممکن است لخته خونی در قلب و درنتیجه ریتم قلبی نامنظم مانند فیبریلاسیون دهلیزی ایجاد شود.
معمولاً این لختهها به لایه داخلی قلب متصل میشوند اما گاهی میشکنند و از طریق جریان خود به سایر قسمتهای بدن میروند یا با انسداد شریان مغزی باعث ایجاد سکته میشوند.
آمبولی، پلاک یا لخته، میتواند از یک شریان اصلی نشات گرفته باشد (مثلاً شریان کاروتید که شریان اصلی گردنی است و خون را به مغز میرساند) و سپس شریان کوچکی را در مغز مسدود کند.
خونریزی مغزی
خونریزی مغزی زمانی رخ میدهد که یکی از عروق مغزی پاره شده و خون به بافت مغزی اطراف میرود.
خونریزی مغزی با محرومسازی بخشی از مغز از خون و اکسیژن باعث ایجاد علائم سکته میشود.
بهعلاوه خون بسیار تحریککننده است و میتواند موجب تورم بافت مغز(ادم مغزی) شود.
ادم و تجمع خون ناشی از خونریزی مغزی فشار درون جمجمهای را افزایش داده و آسیب بیشتری را به وجود میآورد.
درنتیجه همه اینها جریان خون به بافت مغز و سلولهای مغزی بیشازپیش کاهش مییابد.
خونریزی زیر عنکبوتیه
در خونریزی زیرعنکبوتیه خون در فضای زیر غشای عنکبوتیه که مغز را پوشانده، جمع میشود.
منشاء خون پارگی یا نشت عروق خونی غیرعادی است.
اغلب این امر ناشی از آنوریسم یا برآمدگی غیرطبیعی عروق است.
معمولاً خونریزی زیرعنکبوتیه باعث سردرد شدید ناگهانی، تهوع، استفراغ، عدم تحمل نور و سفتی گردن میشود.
در صورت عدمتشخیص و درمان ممکن است عواقب عصبی عمدهای مانند کما یا مرگ مغزی به دنبال داشته باشد.
واسکولیت
یکی دیگر از علل نادر سکته مغزی واسکولیت است یعنی بیماری که در آن عروق خونی ملتهب شده و خونرسانی قسمتهایی از مغز کاهش مییابد.
سردرد میگرنی
به نظر میرسد وقوع سکته مغزی در مبتلایان به میگرن خیلی کم افزایشیافته است.
مکانیسم سردردهای میگرنی یا عروقی باعث باریک شدن عروق خونی مغزی میشود.
حتی برخی از دورههای سردرد میگرنی به خاطر از دست دادن عملکرد یکطرف بدن و مشکلات بینایی و گفتاری شبیه سکته هستند.
معمولاً علائم با رفع سردرد برطرف میشوند.
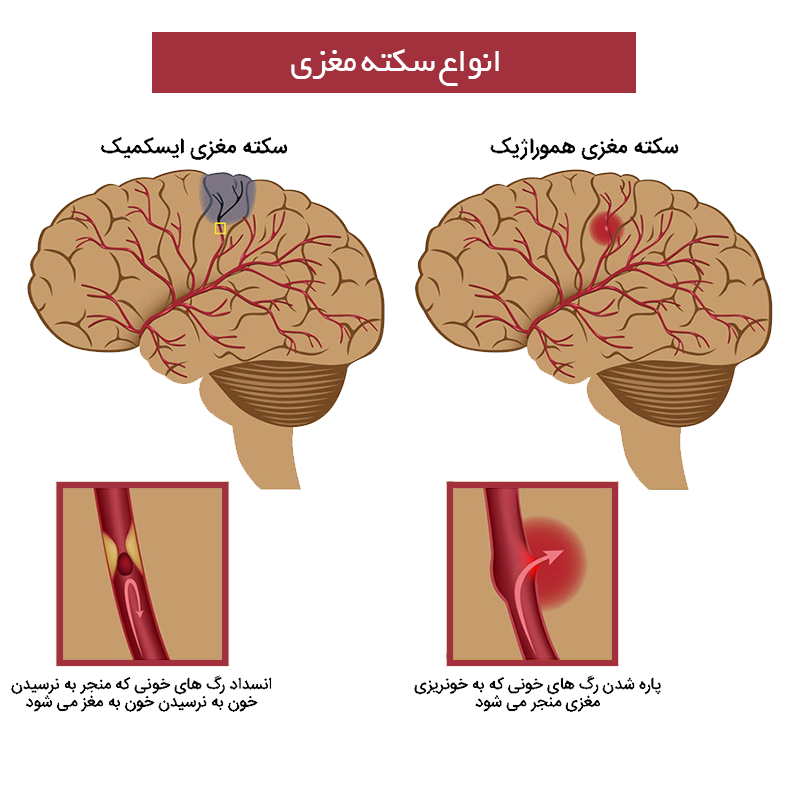
انواع سکته مغزی
سکتهها معمولاً برحسب مکانیسم ایجاد فقدان خونرسانی به دودسته هموراژیک و ایسکمیک تقسیم میشوند.
میتوان سکته را بر اساس منطقه مغزی آسیبدیده (مثلاً سکته مغزی راست) و منطقه ازکارافتاده بدن (سکتهای که بر بازوی چپ تأثیر میگذارد) نیز طبقهبندی کرد.
سکته مغزی ایسمیک
سکتهایسکمیک درنتیجه گرفتگی یا انسداد یک شریان مغزی ایجادشده و مانع انتقال خون غنی از اکسیژن به سلولهای مغزی میشود.
انسداد شریان به روشهای متعددی اتفاق میافتد.
در سکته ترومبوتیک شریان نغزی به دلیل تجمع کلسترول موسوم به پلاک کلسترولی باریک میشود.
درنتیجه تخریب پلاک لخته ای در محل به وجود میآید و از انتقال خون به بخشهای پاییندست مغز جلوگیری کرده و باعث ایجاد محرومیت میشود.
در سکته آمبولیک شریان به خاطر لخته ای که از قلب یا سایر عروق خونی منقل شده مسدود میشود.
آمبولی یک لخته، تکهای از مواد چرب یا چیزهای دیگر است که در جریان خون وجود دارد و پس از عبور از عروق باریک موجب انسداد میشود.
لختههای خونی ایجادکننده آمبولی معمولاً از قلب نشات میگیرند.
شایعترین علت این لختهها آریتمی قلبی تحت عنوان فیبریلاسیون دهلیزی است که حفرههای فوقانی قلب یعنی دهلیزها با ریتم منظم نمیتپند.
در عوض بینظمی ریتم الکتریکی دهلیز را مثل ظرف ژله می لرزاند.
در حالیکه خون هنوز در حال انتقال به بطنهاست تا بهکل بدن پمپاژ شود، مقداری خون در دیوارههای داخلی دهلیز لختههای خونی ایجاد میکنند.
در صورت شکستن این لختهها بهصورت آمبولی به مغز میروند و با انسداد بخشی از آن سکته اتفاق میافتد.
شریانهای کاروتید دو شریان خونی بزرگ هستند که خون موردنیاز مغز را تأمین میکنند.
باگذشت زمان این شریانها درنتیجه تجمع پلاکهای کلسترولی باریک و تنگ میشوند.
سطح پلاک نامنظم است و گاهی قسمتی از آن میشکند و با انتقال به مغز و انسداد مسیر خون سلولهای مغزی را از خون غنی از اکسیژن محروم میسازد.
سکته هموراژیک
وقتی رگ خونی نشت کند و خون به داخل بافت مغزی وارد شود، سلولهای مغزی از کار میافتند.
خونریزی یا هموراژ اغلب به دلیل عدم کنترل فشارخون بالا رخ میدهد چون فشارخون باگذشت زمان دیواره عروق را ضعیف میکند.
گاهی نیز خونریزی نتیجه آنوریسم (ضعف مادرزادی یا بیرونزدگی دیواره شریان) یا AVM (ناهنجاری شریانی) است؛ یک ناهنجاری مادرزادی که در آن شریان و ورید بهاشتباه به هم وصل میشوند.
خونریزی میتواند باعث ایجاد هماتوم شود که مستقیماً به سلولهای مغزی آسیب میرساند و با تورم فشار بیشتری به بافت اطراف مغز وارد میکند.
توصیف سکته بر اساس آناتومی و علائم
چهار شریان اصلی خون موردنیاز مغز را تأمین میکنند.
شریان کاروتید چپ و راست در جلوی گردن قرار دارد و میتوانید نبض آن ها را با انگشتان حس کنید.
شریانهای مهرهای راست و چپ که از مهرههای گردن میگذرند در استخوان قرار دارند.
این دو شریان پس از ورود به مغز بههمپیوسته و شریان بازیلار را تشکیل میدهند.
شریانهای کاروتید و بازیلار به هم میپیوندند و حلقه ویلیس را در پایه مغز ایجاد میکنند و از این حلقه شریانهایی منشعب شده و خون مغز را تأمین میکنند.
بخش چپ مغز سمت راست بدن را کنترل میکند و برعکس. قابلیت گفتار به نیمکره غالب مغز یعنی نیمکره چپ اختصاص دارد.
شریانهای مغزی میانی و قدامی به دوسوم جلویی مغز یعنی لوبهای پیشانی، آهیانه و گیجگاهی خونرسانی میکنند.
این قسمتها مسئولیت حرکت ارادی بدن، حواس، گفتار و تفکر، شخصیت و رفتار را بر عهدهدارند.
شریانهای مهرهای و بازیلار خونرسانی بخش خلفی مغز را انجام میدهند.
یعنی لوب پسسری که مسئول بینایی است، مخچه که کنترلکننده هماهنگی و تعادل است
و ساقه مغز که مسئولیت عملکردهای ناخودآگاه مغز مثل فشارخون، تنفس بیداری را بر عهده دارد.
گاهی سکته مغزی برحسب ناحیه مغزی آسیبدیده یا نقص بدنی ایجادشده توصیف میشود.
معمولاً در سکتههایی که مغز درگیر میشود علائم مربوط به سمت راست یا چپ بدن است. در سکتههای مؤثر بر ساقه مغز یا نخاع، علائم در هر دو طرف بدن قابلمشاهده است.
سکته مغزی ممکن است بر عملکرد حرکتی یا توانایی حرکت بدن تأثیر بگذارد.
گاهی بخشی از بدن مانند صورت، دست یا بازو درگیر میشود و گاهی نیز یکطرف بدن بهطورکلی تحت تأثیر قرار میگیرد (مثلاً سمت چپ صورت، دست و پای چپ).
ضعف یکطرف بدن را همی پلژی (نیمه فلج) یا همی پارزی مینامند.
بهعلاوه عملکرد حسی- توانایی احساس- نیز میتواند بر صورت، دست، بازو، تنه یا ترکیبی از اینها مؤثر باشد.
علائم دیگری مانند بینایی، گفتار، تعادل و هماهنگی به تعیین بخش آسیبدیده مغز کمک میکند و پزشکان قادرند بر این اساس تشخیص بالینی سکته را انجام دهند.
این مفهوم مهمی است چون تمام موارد از دست دادن عملکرد عصبی ناشی از سکته نیست و اگر آناتومی و فیزیولوژی با محل ازکارافتادگی بدن مطابقت نداشته باشد، تشخیصهای دیگری در نظر گرفته میشود که میتواند مغز و بدن را تحت تأثیر قرار دهد.
سکته مغزی لاکونار بیانگر انسداد یک شاخه از شریان نافذ کوچک در مغز است.
ناحیه درگیر شده در مغز کوچک است اما بازهم میتواند باعث نقایص عصبی قابلملاحظهای شود.
دقیقاً مثل زمانی که دیکی از عروق خونی بزرگ بافت ای بیشتری از مغز درگیرند.
در برخی موارد سکته خاموش است یعنی هیچیک از عملکردهای بدنی متوقف نمیشود و سکته خاموش قدیمی را میتواند با یافتههای تصادفی CT یا MRI سر مشاهده کرد.
اصطلاح لاکون به معنای فضای خالی است و سکته لاکونار در تصویربرداری بافت ازدسترفته مغز دیده میشود.
حمله ایسکمیک گذرا (TIA) چیست؟
حمله ایسکمی گذرا(TIA) یک سکته کوتاه است که خودبهخود برطرف شده و بهبود مییابد.
درواقع نتیجه اختلال موقت و کوتاهمدت(کمتر از 24 ساعت) عملکرد مغز است که به خاطر عدم خونرسانی ایجاد میشود.
TIA سبب میشود آن قسمت از بدن که تحت کنترل بافت آسیبدیده مغز بوده، دیگر کار نکند
عدم خونرسانی به مغز اغلب به خاطر لخته ای است که بهطور خودبه خودی در عروق خونی مغزی ایجاد میشود (ترومبوز).
بااینحال گاهی نیز این لختهها در سایر قسمتهای بدن تشکیلشده و پس از جدا شدن از محل اولیه با جریان خون خود را به شریان مغزی میرساند (آمبولی).
اسپاسم شریانی و بهندرت خونریزی بافت مغز ازجمله علل TIA بشمار میآیند.
بسیاری از مردم TIA را سکته ناقص مینامند.
بعضی از موارد TIA بهآرامی پیشرفت میکنند حالآنکه بقیه بهسرعت اتفاق میافتند.
بنا به تعریف تمام موارد TIA ظرف 24 ساعت برطرف میشوند.
رفع سکتههای معمول از TIA بیشتر طول میکشد، ممکن است عملکرد کامل هرگز بازنگردد و مشکلات جدی و دائمیتری برای فرد به وجود میآید.
هرچند بیشتر TIA ها فقط چند دقیقه زمان میبرند، همه موارد سکته ناقص باید جزو فوریتهای پزشکی در نظر گرفتهشده و از عود مجدد آن جلوگیری شود.
TIA یک یا چند بار اتفاق میافتد و میتواند قبل از سکته اصلی نیز رخ دهد.
حمله ایسکمیک گذرا باید حتماً بلافاصله تحت درمان قرار گیرد چون هیچ تضمینی نیست که این شرایط خودبهخود رفع شده یا عملکرد بدنی بدون مداخله درمانی بازگردد.
TIA ناشی از لخته عروق خونی شبکیه میتواند باعث نابینایی موقت (پی کوری گذرا) شود که آن را به شکل احساس یک پرده سیاه و تاریک توصیف میکنند.
وقتی TIA شریان کاروتید(بزرگترین شریان خونرسان مغز) را درگیر کند مشکلات حرکتی و حسی در یکطرف بدن پیش میآید.
در این حالت بیمار مواردی از قبیل دید دوتایی موقت، سرگیجه(گیجی)، عدم تعادل، ضعف یکطرفه یا فلج کامل دست، پا، صورت و یا یکطرف کل بدن، مشکلات گفتاری و ادراکی را تجربه میکند.
ریسک فاکتورهای سکته مغزی
بهطورکلی ریس فاکتورهای سکته مغزی شامل موارد زیر است:
- فشارخون بالا
- کلسترول بالا
- استعمال دخانیات
- دیابت
- افزایش سن
بیماریهای قلبی نظیر فیبریلاسیون دهلیزی، وجود سوراخ بیضی باز(PFO) و بیماری دریچه قلب که میتواند علت احتمالی سکته مغزی باشد.
هنگامیکه سکته مغزی در جوانترها (کمتر از 50 سال) اتفاق میافتد، باید ریسک فاکتورهای کمتری را در نظر گرفت مانند داروهای غیرقانونی مثل کوکائین و آمفتامین، پارگی آنوریسم و استعداد ارثی (ژنتیکی) برای لخته شدن غیرطبیعی خون.
نمونهای از استعداد ژنتیکی سکته مغزی در بیماری نادری موسوم به هموسیستینوری دیده میشود که در آن مقادیر زیادی از ماده شیمیایی هموسیستین در بدن وجود دارد.
محققان در تلاشند تا بفهمند آیا بروز غیر ارثی مقادیر زیاد هموسیستین در هر سنی میتواند زمینهساز سکته مغزی باشد یا خیر.
علائم و نشانههای هشداردهنده سکته مغزی
علائم سکته مغزی به این بستگی دارد که درنتیجه عدم خونرسانی مغز کدام قسمت از بدن ازکارافتاده است.
اغلب بیمار ممکن است علائم متعددی ازجمله موارد زیر را تجربه کند:
- تغییر حاد سطح هوشیاری یا گیجی
- شروع حاد ضعف یا فلج نیم یا بخشی از بدن
- بیحسی نیم یا بخشی از بدن
- کاهش جزئی بینایی
- دید دوتایی
- مشکل گفتار یا درک گفتار
- مشکل تعادل و سرگیجه
شاید علائم سکته مغزی ایسکمیک و هموراژیک یکسان باشد اما بیماران مبتلابه سکته هموراژیک بیشتر از تهوع و سردرد شکایت دارند.
کدام متخصصان پزشکی قادر به درمان سکته هستند؟
مراقبت از سکته مغزی بسیاری از متخصصان را درگیر میکند چون بیمار در روند مراقبت باید توسط چندین متخصص تحت درمان قرار گیرد.
مراقبت از بیمار مبتلابه سکته مغزی توسط کادر درمان پیش بیمارستانی (پیراپزشکان، متخصص فوریتهای اورژانس) که علائم سکته مغزی را تشخیص داده و واکنش سکته را فعال میکنند آغاز میشود.
متخصص طب اورژانس معاینه را شروع کرده و در تصمیمگیری برای تجویز tPA کمک میکند.
متخصصان عصبشناسی، جراحان مغز و اعصاب و رادیولوژیستها نیز در این امر مشارکت دارند.
متخصصان مراقبتهای ویژه پس از تجویز tPA به تثبیت شرایط بیمار کمک میکنند.
بیمارانی که کاندید دریافت tPA نیستند اغلب در بیمارستان بیشتری میشوند.
پزشکان توانبخشی، فیزیوتراپیست ها و متخصصان کاردرمانی نیز پس از رفع سکته در روند درمان همکاری میکنند.
آزمایشات تشخیص سکته مغزی
در سکته مغزی مؤلفه زمان اهمیت حیاتی دارد چون هرچه مدتزمان تشخیص و درمان سکته بیشتر طول بکشد، سلولهای مغزی بیشتری از خون غنی از اکسیژن محروم میشوند و میمیرند.
انجمن قلب و انجمن سکته مغزی آمریکا توصیه میکنند همه افراد در هنگام وقوع سکته FAST را فراموش نکنند:
افتادگی صورت، ضعف بازو، مشکل گفتاری و تماس با 119. اولین پاسخدهندگان، EMT ها و پیراپزشکان از مقیاس سکته مغزی پیش بیمارستانی برای تشخیص سکته مغزی استفاده کرده و به بخش اورژانس هشدار میدهند که منتظر ورود آن ها باشند.
این مقیاس به همان سه مؤلفه FAST میپردازد: گفتار، قدرت بازو و افتادگی صورت.
در بخش اورژانس پزشکان و پرستاران برای معاینه عصبی دقیق و استاندارد از مقیاس سکته مغزی سازمان بهداشت ملی استفاده میکنند.
تشخیص بالینی سکته معمولاً پس از گرفتن شرححال و معاینات فیزیکی انجام میشود.
اگرچه سرعت در تشخیص اهمیت دارد اما اطلاع از شرایط بیمار را نیز نباید نادیده گرفت.
مثلاً بیمار حدود یک ساعت قبل یا از عصر روز گذشته هذیانگویی را شروع کرده است.
تشخیص و تعیین اینکه آیا درمان با داروهای ترومبولیتیک (ضد انعقاد) برای معکوس کردن فرایند سکته مؤثر است باید بهسرعت انجام شود.
مدتزمان مداخله محدود است و حدود 3 تا 4 ساعت و نیم پس از شروع علائم وقت داریم.
به همین دلیل اگر بیمار بهطور کامل هشیار نباشد یا نتواند بهدرستی صحبت کند اعضای خانواده یا اطرافیان باید اطلاعات را تائید کنند.
شرححال شامل علائم کنونی، زمان شروع علائم و بهبود، پیشرفت یا تثبیت شرایط است.
در سابقه پزشکی به ریسک فاکتورهای سکته، داروها، آلرژیها، هرگونه بیماری یا جراحی اخیر مدنظر قرار میگیرد.
سابقه پزشکی اهمیت زیادی دارد بهویژه زمانی که بیمار داروی ضد انعقاد مصرف میکند (وارفارین [کومادین]، دبیگاترین [پراداکسا]، ریکساروکسیبان [زارلتو]، آپیکسابان [الکوئیز]، انوکساپارین [لوونوکس]).
معاینه فیزیکی شامل ارزیابی علائم حیاتی و بیداری بیمار است.
معاینه عصبی معمولاً با استفاده از مقیاس سکته استاندارد انجام میشود.
قلب، ریه و شکم نیز معاینه میشود.
اگر احتمال سکته مغزی حاد وجود داشته باشد، آزمایشات خون و CT سر ضروری است.
بااینحال آزمایشات در تشخیص کاربردی ندارند اما به تعیین برنامه درمانی کمک میکنند.
اغلب اوقات از CT برای تفکیک سکته ایسکمیک از هموراژیک استفاده میشود چون برنامه درمانی کاملا متفاوت است.
CT در تشخیص خونریزی، توده مغزی یا میزان کاهش خونرسانی به بافت مغزی مؤثر است.
در اسکن پرفیوژن CT با استفاده از ماده حاجب میزان خونرسانی به مغز بررسی میشود.
MRI مغزی نیز قابلاجراست اما تمام بیمارستانها از این فناوری برخوردار نیستند.
آزمایشات خونی شامل شمارش کامل خون (CBC)، ارزیابی تعداد گلبولهای قرمز، پلاکتها، الکترولیتها، قند خون، عملکرد کلیوی، آزمایش خون برای ارزیابی عملکرد لخته خون، نسبت نرمال بینالمللی (INR)، زمان پروترومبین (PT) و زمان ترومبوپلاستین جزئی (PTT) است.
شاید بر اساس شرایط خاص بیمار آزمایشات خونی دیگری نیز تجویز شود.
برای بررسی ریتم و ضربان قلب از EKG استفاده میکنند. معمولاً بیمار مانیتور میشود.
مقیاس سکته مغزی NIH چیست؟
همه سکتهها تأثیر یکسانی بر مغز ندارند و علائم و نشانههای آن ها به محل آسیبدیده مغز بستگی دارد.
بهعنوانمثال در بیشتر افراد مرکز تکلم در نیمکره چپ مغز قرار دارد بنابراین سکتهای که سمت چپ مغز را درگیر میکند بر تکلم و ادراک تأثیرگذار است.
ضعف طرف راست بدن نیز در برخی از موارد مشاهده میشود.
سکته مغزی راست باعث ضعف سمت چپ بدن میشود و برحسب محل وقوع آسیب، ضعف در صورت، دست، پا یا ترکیبی از این سه دیده میشود.
مقیاس سکته NIH شدت سکته را مشخص میکند. بهعلاوه نشان میدهد که آیا سکته باگذشت زمان بهبودیافته یا بدتر شده است.
میزان هشیاری بیمار بر اساس 11 ردهبندی مشخص میگردد:
میتواند از دستورات پیروی کند؛ میتواند ببیند؛ میتواند صورت، دست یا پا را حرکت دهد؛ احساس یا حواس طبیعی دارد؛ دچار مشکلات گفتاری است؛ دارای مشکلات هماهنگی است.
درمان سکته مغزی
سکته مغزی یکفوریت پزشکی است اما در صورت درمان بهموقع و مداخله سریع میتوان خونرسانی به مغز را احیا کرد.
همانند بسیاری از موارد اورژانسی اول CABs (گردش خون، راه هوایی و تنفس) بررسی میشود تا مطمئن شویم خون در حال پمپاژ است، انسداد مجاری هوایی وجود ندارد و فشارخون بهخوبی تحت کنترل است.
در سکتههای شدید بهویژه مواردی که ساقه مغز درگیر شده، مغز قادر به کنترل تنفس، فشارخون و ضربان قلب نیست.
در این هنگام پس از قراردادن آنژیوکت، اکسیژن درمانی، آزمایشات خونی مناسب و CT بدون کنتراست نیز انجام میشود.
در همین حین متخصصان مراقبت درمانی برای تشخیص بالینی سکته و تصمیمگیری در مورد درمان با ترومبولیتیک (tPA داروی ضد انعقاد) یا بازیابی لخته(از بین بردن مکانیکی لخته از طریق کاتترهایی که در شریان مسدود شده قرار میگیرد) معاینات لازم را انجام میدهند.
نحوه درمان سکته
در صورت تشخیص سکته مغزی برای درمان ترومبولیتیک با استفاده از Tpa (فعالکننده پلاسمینوژن بافتی) مدتزمان محدودی داریم. TPA با برطرف سازی لخته جریان خون را تأمین میکند.
برای بسیاری از بیماران مدتزمان حیاتی سه ساعت پس از شروع علائم است.
در یک گروه منتخب از بیماران، این مدت میتواند تا 5/4 ساعت افزایش یابد.
در طی 3 تا 4 ساعت ونیم بیمار یا خانواده او باید علائم سکته را تشخیص داده و بیمار را به بیمارستان منتقل کنند (با شماره 119 تماس بگیرند).
بعد ازآن متخصصان مراقبت بهداشتی برای یافتن سایر علائم سکته (مانند خونریزی یا تومور) CT اسکن را انجام داده، با یک متخصص مغز و اعصاب مشورت میکنند و فشارخون و تنفس بیمار را تحت نظر میگیرند.
تنها در این صورت است که تجویز tPA یا تماس با رادیولوژیست یا جراح مغز و اعصاب (ترومبکتومی مکانیکی) انجام میشود تا به هر طریق ممکن لخته را از بین ببرند.
درمان سکتههای هموراژیک دشوار است بنابراین باید بلافاصله با یک متخصص (جراح مغز و اعصاب) مشورت شود تا گزینههای درمانی در دسترس بیمار (قطع آنوریسم، تخلیه هماتوم یا سایر روشها) بررسی گردد.
در درمان سکتههای هموراژیک برخلاف سکتههای ایسکمیک از tPA یا سایر عوامل ترومبولیتیک استفاده نمیشود.
چون این کار با افزایش خونریزی علائم سکته هموراژیک را وخیمتر میکند و باعث مرگ بیمار میشود بنابراین ضروری است که قبل از شروع درمان نوع سکته مشخص شود.
پزشکان و پرستاران اورژانس آموزشدیدهاند تا در مراقبت از بیماران سکته مغزی عملکرد سریعی داشته باشند.
شایعترین تأخیری که از تجویز tPA جلوگیری میکند تأخیر در مراجعه به بیمارستان است.
متخصصان مراقبتهای بهداشتی برای کمک به تشخیص نوع سکته از CT اسکن سر کمک میگیرند این امر نیز میتواند در برخی موارد باعث تأخیر شود.
در بعضی از بیمارستانهای کوچکتر مشاوره تلفنی با متخصص مغز و اعصاب انجام میشود تا او با بررسی سیتیاسکن نوع سکته را تشخیص داده و در مورد تجویز tPA تصمیمگیری کند.
گاهی نیز داروهای ترومبولیتیک تجویز میشود و برای مراقبت بهتر بیمار را به بیمارستان مجهزتری منتقل میکنند.
چه تعداد از بیماران سکته مغزی tPA دریافت میکنند؟
تصمیمگیری در مورد تجویز tPA در بیمار مناسب ازجمله مواردی است که متخصصان مراقبتهای بهداشتی با بیمار و خانواده او مشورت میکنند
زیرا در صورت استفاده از tPA احتمال خونریزی مغزی وجود دارد.
اگرچه تجویز این دارو مزایای زیادی دارد اما چون عروق خونی شکنندهاند، 6% احتمال دارد که سکته ایسکمیک با خونریزی مغزی به هموراژیک تبدیل شود.
در صورت انتخاب بیمار مناسب، هرچه دارو زودتر تجویز شود این ریسک به حداقل میرسد.
در برخی شرایط سکته مغز، دوره درمان ممکن است به 5/4 ساعت افزایش یابد.
در صورت تجویز tPA بیمار باید برای نظارت در بخش مراقبتهای ویژه بستری شود.
بهعلاوه برحسب شرایط بیمار ممکن است به مرکز درمان سکته مغزی منتقل گردد.
برخی از بیماران سکته مغزی کاندید ترومبکتومی مکانیکی هستند؛ در این روش یک کاتتر نازک وارد رگ مسدود شده در گردن یا مغز شده و لخته را خارج میکنند.
بسته به بیمار، میزان سکته، محل انسداد مغز و عملکرد مغز، ترومبکتومی مکانیکی تا بالغبر 24 ساعت بعد از شروع علائم اولیه قابل اجراست.
البته این روند درمانی در تمامی بیمارستانها موجود نیست و شاید برای همه بیماران مناسب نباشد.
این پروسجرها باید توسط متخصص نورورادیولوژی، متخصص یا جراح مغز و اعصاب آموزشدیده و مجرب انجام شوند.
در بیمارانی که کاندید tPA یا سایر مداخلات درمانی نیستند، معمولاً بیمار برای مشاهده، مراقبتهای حمایتی و ارجاع جهت توانبخشی در بیمارستان بستری میشود.
در مورد آخرین دستورالعملهای سکته مغزی با پزشک خود مشورت کنید.
پیش آگهی سکته مغزی
سکته مغزی همچنان یکی از بیماریهای کشنده در ایالت متحده است بهطوریکه سالانه 23% از مبتلایان جان خود را از دست میدهند.
بااینوجود با مداخله درمان ترومبولیتیک جهت معکوس سازی روند سکته و توانبخشی تهاجمیتر میتواند میزان بقا و عملکرد بیمار را بهبود بخشید.
مراکز تخصصی سکته مغزی—بیمارستانهایی که دارای پزشکان، تجهیزات و منابع لازم برای مداخله سریع و درمان تهاجمی سکته مغزی هستند قادرند میزان بقا و عملکرد بیمار را ارتقاء دهند.
این بیمارستانها مورد تائید کمیسیون مشترک، انجمن سکته مغزی آمریکا و وزارت بهداشت هستند.
بهتر است بدانید کدامیک از بیمارستانهای اطراف شما مراکز تخصصی سکته مغزی هستند و از متخصصان و تجهیزات موردنیاز برخوردارند.
سکته مغزی عوارض زیادی دارد و بعضی از بیماران به دلیل معلولیت یا ناتوانی نمیتوانند به کار تماموقت خود بازگردند.
بیماران به کاهش عملکرد ذهنی و بدنی و افسردگی و اضطراب دچار میشوند.
بازگشت به کار بهشدت سکته، محل آسیبدیده در مغز، اندام فلج شده و عوارض آن بستگی دارد.
بیمارانی که مشکل بلع دارند ممکن است هنگام صرف غذا یا درنتیجه ورود بزاق به ریه دچار آسپیراسیون و پنومونی شوند.
بیمارانی که مشکل حرکتی دارند مستعد ابتلا به زخم بستر، زخم فشاری و عفونت هستند.
10 درصد این بیماران دچار تشنج میشوند. هرچه سکته شدیدتر باشد، احتمال بروز تشنج بیشتر است.
آیا بهبودی پس از سکته مغزی امکانپذیر است؟
مداخله سریع در سکته حاد و بازیابی مجدد جریان خون بافتی احتمال نجات بیمار و کاهش آسیب مغزی را افزایش میدهد.
در بیمارانی که به دلیل سکته مغزی به نقایص فیزیکی، ذهنی و عاطفی مبتلا شدهاند میتوان با توانبخشی امید به افزایش عملکرد و بازگشت به سطح فعالیت قبل از سکته را در بیمار ایجاد کرد.
بازهم بهترین درمان پیشگیری و به حداقل رساندن ریسک فاکتورهای سکته مغزی، حمله قلبی و بیماری عروق محیطی(PAD) است.
توانبخشی سکته مغزی
هدف از توانبخشی بازگرداندن بیمار به زندگی و سطح عملکردی قبل از سکته است.
موفقیت این امر بهسلامت عمومی بیمار و شدت سکته بستگی دارد.
ممکن است توانبخشی هفتهها یا ماهها طول بکشد و معمولاً موفقیت آن نیازمند رویکردی تیمی است.
متخصصان پزشکی، کاردرمانی، آسیبشناسی گفتاری با پزشک اولیه و متخصصان توانبخشی همکاری میکنند.
برخی از روشهای درمانی برای جلوگیری از عوارض تهدیدکننده زندگی اجرا میشوند.
مثلاً آسیب شناسان گفتاری در بهبود بلع برای جلوگیری از آسپیراسیون مؤثرند.
فیزیوتراپیست ها با تمرکز بر قدرت و تعادل از سقوط و زمین خوردن بیمار پیشگیری میکنند.
کاردرمانی با روشهایی سروکار دارد که به بیمار امکان میدهد فعالیتهای روزمره خود را از بهداشت شخصی گرفته تا پختوپز در آشپزخانه انجام دهند.
بسیاری از بیماران با نقایص قابلتوجه قبل از بازگشت به منزل به بستری طولانیمدت در بیمارستان توانبخشی یا مرکز پرستاری نیاز دارند.
متأسفانه برخی از بیماران باید دچار سکته مغزی شدید شوند تا این فرصت را پیدا کنند.
آیا سکته مغزی قابل پیشگیری است؟
همیشه شنیدهایم که پیشگیری مقدم بر درمان است بهویژه زمانی که بیماری میتواند تهدیدکننده زندگی فرد باشد.
سکتههای ایسکمیک اغلب در اثر تصلب شرایین یا سخت شدن دیواره عروق ایجاد میشوند و همان ریسک فاکتورهای حمله قلبی (سکته قلبی، بیماری عروق کرونی) و عروق محیطی را دارند.
فشارخون بالا، کلسترول بالا، دیابت، سیگار کشیدن ازجمله این ریسک فاکتورهاست.
ترک سیگار و کنترل به فاکتور دیگر خطر وقوع سکته مغزی ایسکمیک را به حداقل میرساند.
برای بیمارانی که دچار حمله ایسکمیک گذرا(TIA) میشوند، داروهایی جهت کاهش خطر سکته مغزی بعدی تجویز میگردد.
داروهای کاهنده کلسترول خون و کنترل فشارخون، داروهای ضد انعقاد مانند آسپرین، کلوپیدورول(پلاویکس) و دی پیریدامول/ آسپرین نیز مؤثرند.
مبتلایان به TIA معمولاً ازنظر تنگی کاروتید یا بهاصطلاح استنوزیس تحت بررسی قرار میگیرند.
جراحی برای باز کردن شریانهای کاروتید باریک(اندآرترکتومی کاروتید) نیز میتواند ریسک سکته مغزی را کاهش دهد.
کنترل مادامالعمر فشارخون بالا باعث کاهش احتمال ابتلا به سکته مغزی هموراژیک میشود.
فیبریلاسیون دهلیزی شایعترین علت سکته آمبولیک است.
در حالت ایدئال ریتم قلبی سینوسی است اما بیمارانی که به فیبریلاسیون دهلیزی مزمن مبتلا هستند، ضد انعقادها یا داروهای رقیق کنند خون احتمال تشکیل لخته خونی در قلب و متعاقباً آمبولی و سکته مغزی را کاهش میدهند.
داروهای تجویزشده به شرایط خاص بیمار و وضعیت فردی او بستگی دارد.
احتمال سکته مغزی در کسانی که آپیکسابان (Eliquis)، ریواروکسابان (Xarelto)، دابیگاتران (Pradaxa) یا وارفارین (Coumadin) دریافت میکنند کم است اما ممکن است در معرض عوارض خونریزی باشند.
